ألم متواصل في الحوض، ونزيف رحمي يستنزف طاقتك كل شهر، وأطباء يُخبرونك أن الحل الوحيد هو استئصال الرحم بالكامل — هذا واقع تعيشه ملايين النساء يوميًا. لكن قبل أن توافقي على أي قرار جراحي، هناك سؤال جوهري يستحق إجابة طبية دقيقة: ما الفرق بين استئصال الرحم وقسطرة الرحم، وهل الجراحة ضرورة فعلية أم أن ثمة بديلًا أكثر أمانًا؟ هذا المقال يضع بين يديك الدليل الكلي الذي يحتاجه أي قرار علاجي مبني على معلومة صحيحة.
Table of Contents
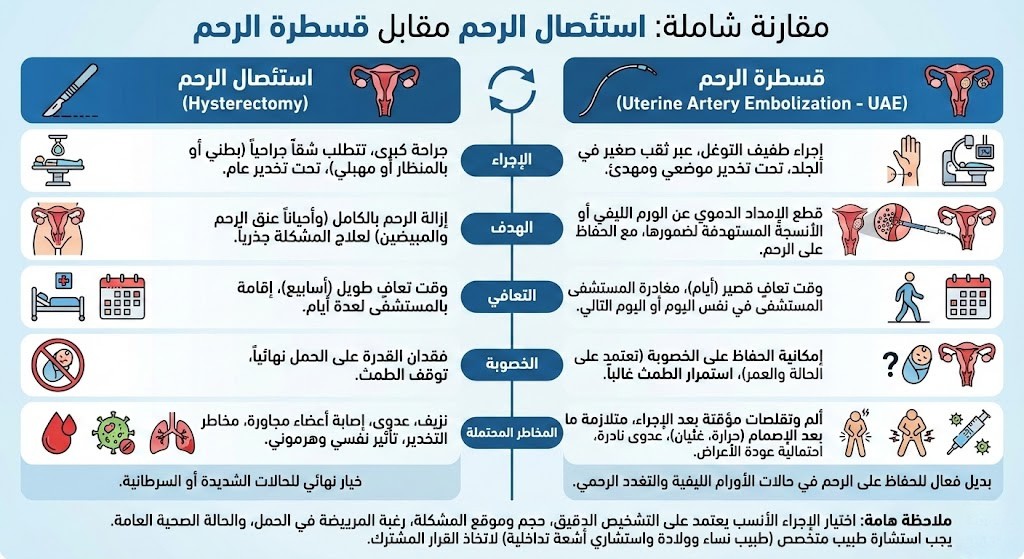
ما هو الفرق بين استئصال الرحم وقسطرة الرحم؟
الفرق بين استئصال الرحم وقسطرة الرحم لا يقتصر على اختلاف الأداة أو الأسلوب، بل يمتد ليشمل فلسفتين طبيتين مختلفتين جذريًا في التعامل مع مشكلات الرحم: إحداهما تُزيل العضو كليًا، والأخرى تُعالج المشكلة مع الحفاظ عليه.
استئصال الرحم
استئصال الرحم أو Hysterectomy هو إجراء جراحي يتم فيه إزالة الرحم بشكل كامل من الجهاز التناسلي للمرأة. وقد تشمل الجراحة في بعض الحالات عنق الرحم والمبيضين والقناتين الرحميتين بحسب التشخيص والحالة الطبية. وتُعد هذه الجراحة من أكثر العمليات النسائية إجراءً على مستوى العالم، إذ تُجرى قرابة 600,000 عملية استئصال رحم سنويًا في الولايات المتحدة وحدها وفق بيانات المراكز الأمريكية للسيطرة على الأمراض.
قسطرة الرحم
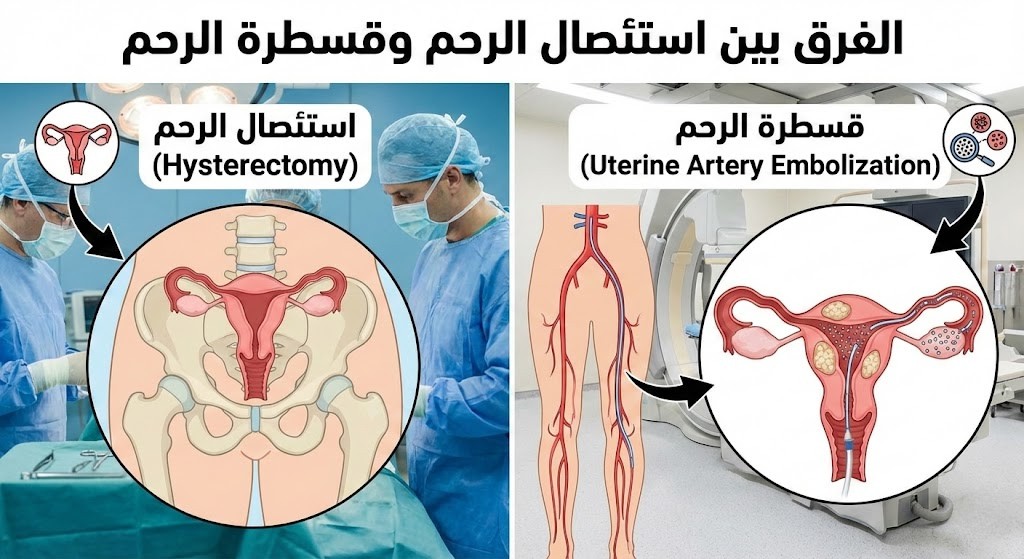
قسطرة الشريان الرحمي أو Uterine Artery Embolization بالمقابل هي إجراء تداخلي تشخيصي وعلاجي في آنٍ واحد، يُنفذه استشاري الأشعة التداخلية. يعتمد هذا الإجراء على إدخال قسطرة رفيعة جدًا — قطرها لا يتجاوز 2 ملم في الغالب — عبر شريان في الفخذ أو الرسغ، ويُوجَّه هذا الأنبوب الدقيق بالأشعة السينية التداخلية حتى يصل إلى الشرايين الرحمية المسؤولة عن تغذية الأورام الليفية أو الأنسجة المتضررة.
عند الوصول إلى الموضع الصحيح، تُحقن جسيمات دقيقة جدًا تسمى جسيمات الانصمام، فتسد تدريجيًا التروية الدموية عن الأورام دون أن تُحرم الأنسجة الرحمية السليمة من دمها كليًا، وتنتهي بذلك قدرة الورم على النمو المفرط، ويبدأ في الانكماش خلال أسابيع.
هذا الاختلاف في الآلية يترجم إلى فوارق عملية هائلة: مع استئصال الرحم تنتهي الحياة الإنجابية للمرأة نهائيًا وتدخل في تحولات هرمونية مفاجئة، بينما مع القسطرة يبقى الرحم في مكانه وتعود أعراض الأورام الليفية والتغدد الرحمي إلى التراجع تدريجيًا مع الحفاظ على إمكانية الحمل مستقبلًا في حالات كثيرة.
ما هي عملية استئصال الرحم وكيف تتم تشريحيًا؟
لفهم أثر الاستئصال على الجسم بالكامل، لا بد من استيعاب ما يحدث داخل الجهاز التناسلي أثناء هذه الجراحة. الرحم عضو عضلي مجوف يقع في منتصف الحوض، ويتصل من الأسفل بعنق الرحم المفتوح على المهبل، ومن الجانبين بقناتي فالوب اللتين تربطانه بالمبيضين. يتلقى الرحم دمه الأساسي من الشريان الرحمي المتفرع من الشريان الحرقفي الداخلي، ومن شريانات المبيض كذلك.
حين يُجرى الاستئصال، يتم ربط وقطع هذه الأوعية الدموية تدريجيًا، وتُفصل الأربطة الداعمة للرحم — كالرباط العريض والرباط المستدير وأربطة الرحم العجزية — ثم يُزال الرحم عبر البطن أو المهبل أو المنظار. وفي حالات إزالة المبيضين معه، يُضاف قطع الأوعية المغذية لهما أيضًا.
يُجرى استئصال الرحم بثلاث طرق رئيسية:
- الاستئصال البطني المفتوح: يتم عبر شق أفقي في أسفل البطن بطول يتراوح بين 10 و15 سنتيمترًا تقريبًا. يمنح هذا الأسلوب الجراح رؤية مباشرة وكاملة، ويُستخدم حين يكون الرحم كبيرًا جدًا بفعل الأورام الليفية الضخمة، أو حين توجد التصاقات معقدة مع أعضاء مجاورة. الإقامة في المستشفى بعده تمتد من ثلاثة إلى خمسة أيام، وفترة التعافي الكامل تستغرق ما بين أربعة وستة أسابيع.
- الاستئصال المهبلي: يُنفذ دون أي شق خارجي مرئي، إذ يدخل الجراح عبر قناة المهبل للوصول إلى الرحم وفصله. يُناسب هذا الأسلوب الحالات التي يكون فيها الرحم بحجم طبيعي أو قريب منه، ولا توجد أورام ليفية كبيرة أو التصاقات. التعافي بعده أسرع نسبيًا ولا تبقى ندوب ظاهرة.
- الاستئصال بالمنظار: يعتمد على شقوق صغيرة جدًا في البطن — عادةً ثلاثة إلى أربعة شقوق بطول 5 إلى 10 ملم — يُدخل من خلالها منظار بكاميرا وأدوات جراحية دقيقة. يُتيح هذا الأسلوب للجراح رؤية مكبرة عالية الدقة، وفترة التعافي بعده أقصر من الاستئصال المفتوح. يُمكن إجراؤه بالروبوت في المراكز المتخصصة، وهو ما يُعرف بالجراحة الروبوتية التي تزيد دقة التحكم بشكل جراحي استثنائي.
ما هي أسباب استئصال الرحم؟
لا يقرر الطبيب استئصال الرحم باعتباره خطوة اعتيادية، بل يلجأ إليه حين تكون الحالة الطبية تستوجب ذلك فعلًا. وفيما يلي أبرز الأسباب الطبية الموثقة التي تدفع نحو هذا الخيار الجراحي:
- الأورام الليفية الكبيرة المقاومة للعلاج: الأورام الليفية أو الليومايوما هي نمو غير سرطاني يتشكل من الأنسجة العضلية للرحم. حين تصل إلى أحجام كبيرة جدًا — أحيانًا تبلغ حجم رحم في الشهر الخامس من الحمل — وتُسبب نزيفًا رحميًا حادًا وضغطًا مستمرًا على المثانة والحوض ولم تستجب لأي علاج دوائي أو تداخلي، قد يكون الاستئصال هو الخيار الأكثر جدوى.
- adenomyosis أو التغدد الرحمي الحاد: في هذه الحالة، تتسرب خلايا بطانة الرحم داخل جدار العضلة الرحمية ذاتها، مما يؤدي إلى تضخم الرحم وآلام شديدة خلال الطمث ونزيف غزير مزمن. حين تُرهق هذه الحالة المرأة سنوات طويلة ولم تستجب للعلاجات المختلفة بما فيها القسطرة، قد يُصبح الاستئصال ضرورة.
- هبوط الرحم الشديد: يحدث حين تضعف عضلات وأربطة الحوض فتفقد قدرتها على تثبيت الرحم في موضعه الطبيعي، فيبدأ الرحم في النزول نحو المهبل أو يخرج منه في حالات متقدمة جدًا، مما يُسبب مشكلات حادة في المثانة والتبول والجلوس والمشي. هذا النوع من الهبوط لا يُعالج بالقسطرة.
- سرطان عنق الرحم وسرطان بطانة الرحم: في المراحل المبكرة من بعض أنواع سرطان الرحم، قد يكون الاستئصال الجراحي جزءًا أساسيًا من خطة العلاج الكلي جنبًا إلى جنب مع العلاج الإشعاعي أو الكيميائي.
- لحمية الرحم المتكررة: وهي نمو غير سرطاني ينشأ من بطانة الرحم، وحين تتكرر رغم استئصالها المتكرر بالمنظار وتُسبب نزيفًا مستمرًا، قد يكون الاستئصال الكلي هو الحل النهائي.
- الانتباذ البطاني الرحمي الحاد: تنمو فيه أنسجة مماثلة لبطانة الرحم خارج الرحم، في المبيضين أو قناتي فالوب أو الحوض، مما يُسبب آلامًا مزمنة وعقمًا في حالات كثيرة. وحين تصل المُعاناة منه إلى مستوى لا تُجدي معه العلاجات الأخرى، يُدرج الاستئصال ضمن خيارات العلاج.
لماذا نفضل قسطرة الرحم؟
قسطرة الشريان الرحمي ليست مجرد تقنية جديدة يروّج لها، بل إجراء تداخلي مُدرج ضمن إرشادات المجتمعات الطبية الكبرى كالجمعية الأمريكية لأطباء التوليد وأمراض النساء، ويُوصى به بوضوح كخيار علاجي أول قبل اللجوء إلى الجراحة في حالات الأورام الليفية والتغدد الرحمي غير المعقدة. وفيما يلي الأسباب الطبية الموثقة التي تجعل منه خيارًا متفوقًا في هذه الحالات:
- الحفاظ على الرحم بالكامل: هذا هو الفارق الجوهري الذي لا يمكن التهاون به. المرأة التي لا تزال تأمل في الحمل، أو التي ترفض التخلي عن رحمها لاعتبارات نفسية وهوياتية مفهومة تمامًا، تجد في القسطرة فرصة حقيقية للعلاج دون خسارة عضو لا يعود.
- التروية الدموية المحمية: الجسيمات المُحقنة في الشريان الرحمي أثناء القسطرة تستهدف الأوعية الدموية الدقيقة المغذية للأورام تحديدًا، وتستغل الفارق في كثافة التروية بين أنسجة الأورام الليفية الشرهة للدم والأنسجة الرحمية الطبيعية. بمعنى آخر، يحرم الإجراء الأورام من غذائها الدموي دون أن يُوقف التروية الرحمية الطبيعية بالكامل.
- لا تخدير عام: يُنفَّذ الإجراء في الغالب بتخدير موضعي وتهدئة وريدية خفيفة، مما يُلغي مخاطر التخدير العام التي تُقلق شريحة واسعة من المريضات، خاصة صاحبات الأمراض المزمنة أو الوزن الزائد.
- وقت تعافٍ أقصر بكثير: متوسط فترة التعافي بعد قسطرة الرحم يتراوح بين يومٍ وأسبوع واحد، بينما تستغرق عملية الاستئصال الجراحي من أربعة إلى ستة أسابيع تعافيًا كاملًا.
- نتائج سريرية موثقة: تُشير الدراسات الكبرى إلى أن أكثر من 85% إلى 90% من النساء اللواتي خضعن لقسطرة الشريان الرحمي شهدن تراجعًا ملحوظًا في النزيف والألم وضغط الحوض خلال ثلاثة إلى ستة أشهر من الإجراء. وتُظهر الأورام الليفية انكماشًا يتراوح بين 40% و60% من حجمها الأصلي خلال العام الأول.
- ندوب أقل وإجراء أقصر: فتحة صغيرة في جلد الفخذ أو الرسغ لا تُقارن بشق جراحي في البطن. ومدة الإجراء نفسه تتراوح بين 45 دقيقة وساعة ونصف في معظم الحالات.
أفضل علاج لتليف الرحم والتغدد الرحمي
- تليف الرحم — المعروف علميًا بالأورام الليفية الرحمية أو الليومايوما — هو نمو مفرط لخلايا العضلة الرحمية في شكل كتل صلبة لا سرطانية، وتتراوح في حجمها من بضعة مليمترات إلى عدة سنتيمترات. يُقدَّر أن 70% إلى 80% من النساء يحملن أورامًا ليفية في مرحلة ما من حياتهن، وإن كان كثيرات منهن لا يُعانين من أعراض.
- أما adenomyosis أو التغدد الرحمي، فهو حالة مختلفة تمامًا من حيث الآلية: فيها تتسرب خلايا بطانة الرحم داخل جدار العضلة الرحمية ذاتها بدلًا من أن تقتصر على التبطين الداخلي، فيتضخم الرحم ويصبح أكثر حساسية ومصدرًا لآلام الطمث الشديدة ونزيف مفرط لا يتناسب مع ما تتوقعه المرأة.
في كلتا الحالتين، تعمل قسطرة الشريان الرحمي على قطع التغذية الدموية عن الأنسجة المتضررة — سواء كانت أورامًا ليفية أو غددًا رحمية متسربة — فتتراجع الأعراض تدريجيًا: يخف النزيف الرحمي، تتراجع آلام الحوض، ينكمش الرحم المتضخم، وتعود دورة الطمث إلى مسارها الطبيعي في كثير من الحالات.
دكتور سمير عبد الغفار، استشاري الأشعة التداخلية، متخصص في معالجة هذه الحالات النسائية دون جراحة باستخدام تقنيات الأشعة التداخلية الحديثة، ويُقيّم كل حالة على حدة لتحديد مدى ملاءمة القسطرة بناءً على حجم الأورام وموضعها ومستوى الأعراض والتاريخ الإنجابي للمريضة.
تجارب النساء بعد استئصال الرحم
ما تمر به النساء فعليًا بعد هذه الجراحة يختلف اختلافًا كبيرًا عما يُقال في العيادات. وفيما يلي جانب من الواقع السريري الذي توثقه الدراسات النفسية والطبية:
على الصعيد الجسدي، تمتد فترة الألم والإرهاق الشديد في الأسابيع الأولى بعد الجراحة من ثلاثة إلى ستة أسابيع عادةً. كثيرات من النساء يُفدن بأن حجم التعب بعد الجراحة كان أكبر مما توقعنه. وحين يُزال المبيضان مع الرحم، تدخل المرأة في سن انقطاع الطمث الكلي المفاجئ — وليس التدريجي الطبيعي — مما يعني هبات ساخنة مفاجئة وتغيرات مزاجية حادة وجفافًا مهبليًا وانخفاضًا في الرغبة الجنسية وزيادة في خطر هشاشة العظام.
على الصعيد النفسي، توثق دراسات متعددة في مجال الصحة النفسية للمرأة أن نسبة لا يُستهان بها من النساء بعد الاستئصال يمررن بمراحل من الحزن وفقدان الهوية الأنثوية. هذا ليس ضعفًا بل استجابة طبيعية لخسارة عضو يرتبط ارتباطًا وثيقًا بالكينونة الأنثوية والأمومة.
في الوقت ذاته، ثمة نساء يُقررن صراحةً أن استئصال الرحم منحهن تحررًا حقيقيًا من سنوات طويلة من النزيف المزمن والألم الذي كان يُدمر حياتهن اليومية. وهذا ليس تناقضًا، بل تباين في الحالات وفي جودة الحياة السابقة واللاحقة للجراحة.
القاسم المشترك بين معظم هذه التجارب هو جملة واحدة تتكرر: “أتمنى لو عرفت عن البدائل مبكرًا”.
هل عملية استئصال الرحم خطيرة؟
استئصال الرحم عملية جراحية كبرى تحت التخدير العام، وككل جراحة من هذا النوع تنطوي على مجموعة متنوعة من المخاطر الموثقة طبيًا:
- مخاطر أثناء الجراحة: النزيف الحاد الذي قد يستدعي نقل الدم. إصابة الأعضاء المجاورة كالمثانة أو الحالب أو الأمعاء، وهو من أخطر المضاعفات الجراحية وإن كانت نسبته محدودة في أيدي الجراحين ذوي الخبرة.
- مخاطر ما بعد الجراحة: العدوى الجراحية، والتهاب الجرح، وتجمع السوائل في الحوض. جلطات الأوردة العميقة في الساقين التي قد تنتقل إلى الرئتين في حالات نادرة وخطيرة. وتكون هذه المخاطر أعلى في النساء اللواتي يُعانين من السمنة أو الأمراض المزمنة.
- تداعيات طويلة الأمد: حين يتم إزالة المبيضين مع الرحم، تدخل المرأة في انقطاع الطمث الجراحي المبكر الذي يرفع بشكل جراحي خطر هشاشة العظام وأمراض القلب وتراجع الصحة الجنسية. وحتى حين يُترك المبيضان، تُشير بعض الدراسات إلى احتمال تراجع وظيفتهما الهرمونية تدريجيًا بعد قطع التروية الدموية المشتركة مع الرحم.
الخلاصة: الجراحة ليست خاطئة دائمًا، لكنها قرار لا ينبغي اتخاذه قبل استيفاء خيارات العلاج التداخلي الأقل توغلًا.
كم تستغرق عملية استئصال الرحم؟
مدة الإجراء الجراحي تتفاوت بحسب الطريقة المختارة ودرجة تعقيد الحالة:
- الاستئصال البطني المفتوح يستغرق بين ساعة ونصف وثلاث ساعات في غرفة العمليات، يتبعها إقامة في المستشفى من ثلاثة إلى خمسة أيام، ثم تعافٍ منزلي يمتد من أربعة إلى ستة أسابيع قبل العودة إلى الحياة الطبيعية.
- الاستئصال بالمنظار — سواء اللابروسكوبي أو الروبوتي — يأخذ وقتًا جراحيًا مشابهًا أو أطول أحيانًا بسبب دقة الإجراء، لكن الإقامة في المستشفى أقصر وتمتد من يوم إلى يومين، وفترة التعافي المنزلي تتراوح بين أسبوعين وأربعة أسابيع.
- الاستئصال المهبلي هو الأسرع تعافيًا عادةً، وقد تغادر المريضة المستشفى في اليوم التالي.
- قسطرة الرحم في المقابل تستغرق الجلسة ذاتها بين 45 دقيقة وساعة ونصف، وتبقى المريضة في المستشفى ليلة واحدة في الغالب أو تعود في اليوم ذاته في بعض المراكز، وتستأنف نشاطها الطبيعي خلال أسبوع واحد في أغلب الأحيان.
استئصال الرحم وترك المبايض
من أكثر الأسئلة التي تُقلق السيدات قبل اتخاذ قرار الجراحة: هل سيُزال المبيضان مع الرحم أم يُتركان في مكانهما؟
هذا السؤال جوهري لأن الإجابة عنه تحدد مسار حياتك الهرمونية بشكل كامل. ثمة خياران أساسيان:
- استئصال الرحم الكلي مع إزالة المبيضين وقناتي فالوب: يُعرف هذا الإجراء بالاستئصال الجذري أو البسيط الثنائي، ويدفع المرأة فورًا إلى انقطاع الطمث الجراحي الكامل المبكر بغض النظر عن عمرها. يُوصى به في حالات سرطان الرحم أو المبيض، أو حين يكون هناك خطر وراثي مرتفع.
- استئصال الرحم مع الحفاظ على المبيضين: يُزال الرحم وحده — وأحيانًا عنق الرحم — بينما يبقى المبيضان في مكانهما ويستمران في إنتاج الهرمونات الأنثوية الجوهرية. هذا الخيار يُبقي المرأة بعيدة عن انقطاع الطمث المبكر ويحميها من مضاعفاته الهرمونية.
قرار إبقاء المبيضين أو إزالتهما يخضع لمعادلة طبية دقيقة تشمل: عمر المريضة، والتاريخ العائلي لسرطانات المبيض والثدي، ووجود طفرات جينية كـ BRCA، وطبيعة التشخيص الأساسي.
متى يقرر الدكتور استئصال الرحم؟
الطبيب المتخصص لا يُوصي باستئصال الرحم إلا حين تتوفر مؤشرات طبية واضحة تجعله الخيار الأنسب أو الضروري. وإليك أبرز هذه المؤشرات:
سرطان الرحم أو عنق الرحم في مراحل لا يُجدي معها العلاج الإشعاعي أو الكيميائي وحده، وهبوط الرحم الشديد الذي يُصعّب المشي والتبول والحياة اليومية بشكل جراحي ملحوظ، والأورام الليفية الضخمة التي تضغط على الحالب أو تُسبب انسداد المسالك البولية أو نزيفًا يهدد الحياة، والتغدد الرحمي الحاد الذي أُنهك المريضة لسنوات ولم يستجب لأي علاج دوائي أو تداخلي، والنزيف الرحمي الحاد غير المُسيطر عليه بالطرق الأخرى، وبعض حالات الانتباذ البطاني الرحمي المتقدمة جدًا.
افضل بدائل استئصال الرحم
الطب الحديث لم يعد يحصر علاج مشكلات الرحم في خيار الاستئصال. ثمة مجموعة متنوعة من البدائل الفعّالة الموثقة:
- قسطرة الشريان الرحمي: أكثر البدائل دراسةً وموثوقيةً. نسب نجاحها المرتفعة في تحسين الأعراض جعلتها معيارًا علاجيًا موثقًا في الدوريات الطبية الكبرى.
- الاستئصال بالموجات فوق الصوتية المركزة (Focused Ultrasound): تقنية متقدمة تُوجّه فيها موجات صوتية عالية الكثافة نحو الأورام الليفية لتدميرها بالحرارة دون أي تدخل جراحي، وتتم تحت توجيه الرنين المغناطيسي.
- استئصال بطانة الرحم بالمنظار: يُزال فيه الغشاء الداخلي للرحم دون إزالة الرحم بالكامل، وهو خيار مناسب لحالات النزيف المفرط الناجم عن مشكلات في البطانة وليس في الجدار العضلي.
- العلاج الهرموني: يستخدم لضبط الأعراض مؤقتًا، لكنه لا يعالج المشكلة من جذورها ويقتصر على التحكم في النزيف والألم.
- استئصال الورم الليفي بالمنظار: في حالات معينة يمكن استئصال الأورام الليفية فقط مع الإبقاء على الرحم سليمًا، وهو ما يُسمى Myomectomy.
الأسئلة الشائعة حول الفرق بين استئصال الرحم وقسطرة الرحم
هل عملية استئصال الرحم عن طريق القسطرة أفضل من عملية استئصال الرحم؟
في حالات الأورام الليفية والتغدد الرحمي غير المعقدة، تتفوق قسطرة الشريان الرحمي على الاستئصال الجراحي من حيث الحفاظ على الرحم بالكامل، وتقليص فترة التعافي، وتجنب مضاعفات التخدير العام. الدراسات السريرية الكبرى تُظهر نتائج متقاربة في تحسين جودة الحياة بين الخيارين لكن مع تفوق القسطرة في الحفاظ على الجهاز الهرموني والإنجابي. أما في حالات السرطان أو هبوط الرحم الحاد، فالجراحة ضرورة طبية لا يمكن الاستغناء عنها.
هل يتطلب استئصال الرحم استخدام قسطرة؟
لا. القسطرة التي تُستخدم أحيانًا ضمن إجراء استئصال الرحم الجراحي هي قسطرة بولية تُوضع في المثانة لتصريف البول خلال العملية وبعدها مؤقتًا، وهي مختلفة تمامًا عن قسطرة الشريان الرحمي العلاجية التي تتم عبر الأوعية الدموية ولا علاقة لها بالجراحة.
هل يوجد بديل لاستئصال الرحم؟
نعم. قسطرة الشريان الرحمي هي أبرز هذه البدائل وأكثرها توثيقًا لعلاج الأورام الليفية والتغدد الرحمي، إلى جانب الاستئصال بالموجات فوق الصوتية المركزة، واستئصال بطانة الرحم بالمنظار، والعلاج الهرموني. دكتور سمير عبد الغفار يُقيّم كل حالة على حدة لتحديد البديل الأنسب.
التواصل مع دكتور سمير عبد الغفار
إذا كنتِ تعانين من أورام ليفية أو تغدد رحمي أو نزيف رحمي مزمن، وتريدين معرفة ما إذا كانت قسطرة الرحم خيارًا مناسبًا لحالتك بدلًا من الجراحة، يمكنك التواصل مع دكتور سمير عبد الغفار استشاري الأشعة التداخلية:
- في لندن – المملكة المتحدة: رقم العيادة: 00442081442266 واتساب: 00447377790644
- في مصر – القاهرة: رقم الحجز والواتساب: 00201000881336
دكتور سمير عبد الغفار متخصص في علاج الأورام الليفية والتغدد الرحمي وتليف الرحم وتضخم البروستاتا الحميد وتضخم الغدة الدرقية بدون جراحة باستخدام أحدث تقنيات الأشعة التداخلية.